Солнечный (фотоконтактный) дерматит – это разновидность аллергического дерматита, который отличается от всех прочих наличием уникального провоцирующего фактора. Речь идёт о солнечном свете, точнее об ультрафиолетовом излучении.
Содержание
Особенности заболевания
Солнечный свет (а точнее, ультрафиолетовое излучение) вызывает данную разновидность кожного воспаления, но нельзя сказать, что это единственный провоцирующий фактор.
В группу риска входят:
- лица, страдающие другими видами аллергических реакций;
- пациенты, страдающие аутоиммунными заболеваниями, особенно кожного характера (например, псориаз);
- лица, регулярно и длительно использующие косметические средства или употребляющие определённые медикаменты;
- детский возраст до 7 лет – из-за общей сенсибилизации детского организма.
Солнечный по своей структуре напоминает холодовой дерматит. Там низкая температура также является провоцирующим, но не единственным фактором.
У детей
Фотодерматит у детей может возникать спонтанно и также спонтанно проходить.
Воспаление кожи у детей часто обусловлено наличием в организме антигенного анализа, когда иммунная система впервые знакомится с основными возбудителями (стрептококки, стафилококки и пр.).
Основные формы
Солнечный дерматит – это частный случай актинического дерматита, под которым подразумевается воспаление кожи в результате воздействия любых типов электромагнитного излучения.
Каждый из подвидов актинического воспаления проявляется схожими симптомами.
По другой классификации солнечное воспаление кожи рассматривают как разновидность аллергического контактного дерматита.
Поскольку наблюдается генерация аллергической реакции в зависимости от химических провоцирующих факторов, попавших на кожу или внутрь организма.
Основополагающие признаки

Основная схема возникновения солнечного дерматита полагает контакт организма с химическим аллергеном, но каскадное воспаление возникает на фоне ещё и ультрафиолетового излучения.
Причём под химическим аллергеном могут подразумеваться:
- вещества, привнесённые извне (внешние);
- выработанные организмом (внутренние).
Не нужно проводить разграничение по признакам, связанных с солнцем, и по химическим раздражителем – они взаимосвязаны.
В качестве базовой причины заболевания рассматривают внутренний фактор. На первое место, как всегда, выносят генетику.
В определении генов, отвечающих за подобные воспаления в коже, внимание уделяют:
- гены, связанные с комплексом гистосовместимости;
- гены, отвечающие за синтез медиаторов воспаления (цитокины);
- виды генов, отвечающие за синтез рецепторов к цитокинам;
- гены, регулирующие цепочки гуморального иммунного ответа;
- ген, кодирующий белок филаггрин, который предотвращает потерю влаги.
Однако помимо генетики существуют и другие индивидуальные внутренние факторы.
Например, повышенная антигенная нагрузка на плод в последнем триместре беременности.
Такое бывает:
- Если мать переносит тяжелые инфекционные заболевания во время беременности.
- Также при конфликте иммунных систем матери и плода.
Это приводит к повышенной сенсибилизации лимфоцитов и клеток Лангерганса.
Среди внешних химических агентов, способных в сочетании с солнечным светом вызвать описываемую форму дерматита, можно перечислить:
- Косметика, содержащая:
– бензокаин (часто содержится в мыле);
– мускус (может входить в состав лосьона после бритья);
– бензофенон (частый компонент крема от загара). - Сенсибилизаторами могут выступить некоторые фармацевтические препараты (сульфаниламиды, Ихтиол, Гризеофульвин, глюкокортикостероиды применяемые длительно в больших дозах, причём в данном случае наружное применение имеет большее значение).
- Агрессивная бытовая химия.
Существует и ряд внутренних системных заболеваний, изменяющих биохимию организма, что приводит к сенсибилизации:
- сахарный диабет;
- сильное ожирение;
- любые хронические заболевания печени и почек;
- некоторые аутоиммунные нарушения.
Симптомы и признаки
Клинические признаки заболевания проявляются после любого воздействия ультрафиолета:
- солнечный свет;
- солярий;
- дезинфекционные ультрафиолетовые лампы.
Однако это происходит не сразу после облучения.
Развитие аллергической реакции наблюдается примерно через сутки или даже двое суток.
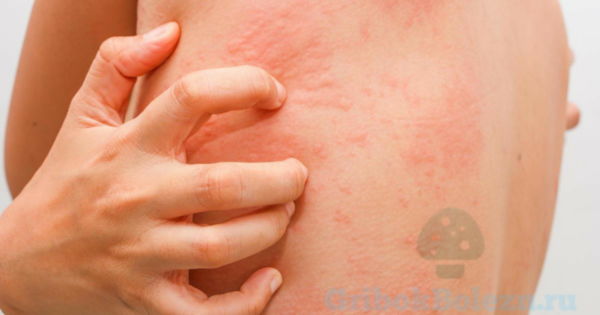
Солнечный дерматит характеризуют следующие симптомы:
- Сначала общая легкая гиперемия, напоминающая ожог первой степени.
– Локализация гиперемии напрямую не связана с зоной облучения.
– Как правило, облучению подвергается большая часть тела (кожное воспаление поражает запястья, предплечье, на лице – щёки и подбородок, зону декольте у женщин и торс у мужчин).
– Позднее гиперемия способна распространяться на другие участки кожного покрова тела. - Через пару дней гиперемия превращается в сыпь, напоминающая крапивницу.
- Может отмечаться зуд (пруриго), но подобное происходит не всегда.
- При обширных высыпаниях часто возникают сопутствующие воспаления типа конъюнктивита.
- Сыпь самопроизвольно проходит через пару недель, но повторные длительные контакты с ультрафиолетом вызывают рецидив.
Чувствительность кожных покровов, связанная с уровнем белковой триады (филаггрин, коллаген и эластин), это один из факторов, определяющих степень воспаления (помимо уровня фотосенсибилизирующих агентов).
При крайне высокой чувствительности на коже могут возникать волдыри и серозные пузырьки-везикулы, а также наблюдаются системные признаки вроде субфебрилитета, общего недомогания.
Если не устранить фотосенсибилизирующие факторы (химические агенты, внутренние системные заболевания), то рецидивы солнечного дерматита неизбежны.
Постепенно из-за этого на коже возникает стойкая солнечная эритема, отмечается изменение кожного рисунка, кожа становится грубой, шелушащейся, отмечается утолщение кожного покрова и изменение его пигментации (лихенизация).
Прыщи на лице также считаются сопутствующим условием, облегчающем развитие лицевого солнечного дерматита.
Диагностика

Проявления дерматита после облучения возникают не сразу, а спустя сутки, поэтому не сразу удается провести идентификационную связь между ультрафиолетом и кожным воспалением.
Задача диагностики не столько в определении самого заболевания, сколько в определении сопутствующих химических раздражителей, которые активируются ультрафиолетом.
Необходимо проконсультироваться с дерматологом – это основной врач при данном классе заболеваний.
Основные мероприятия в рамках диагностики:
- клинический осмотр пациента, изучение анамнеза (в 95% всех случаев верный диагноз ставится уже на этой стадии);
- аппликационные аллергопробы – контрольное контактирование с небольшим количеством распространённых фотосенсибилизаторов с целью определения причин воспаления;
- взятие кожных соскобов – необходимо для дифференциальной диагностики с целью исключения прочих патологий дермы;
- общий анализ мочи (включая пробу Зимницкого), общий и биохимический анализ крови, УЗИ брюшной полости и почек, гастроскопия, анализ крови на иммунологический статус – подобные мероприятия необходимы, когда вероятной причиной заболевания является какая-то внутренняя системная патология.
Обязательно проконсультируйтесь с врачом хотя бы ради уточнения болезней внутренних органов.
Как и чем лечить
Методы лечения по сути схожи с теми, что применяются при других видах дерматитов.
В качестве особенности терапии солнечного дерматита полагается ограничение пребывания пациента в зоне воздействия любых источников ультрафиолетового излучения.
Медикаментозное
Базовую основу лечения составляет ограничение контактов пациента с ультрафиолетовым излучением. Затем, если это возможно, идёт исключение провоцирующего химического агента. И только после этого определяют лекарства от солнечного дерматита.
Препараты разделяются, в основном, на те, что применяются:
- местно;
- наружно;
- для приема внутрь.
А именно:
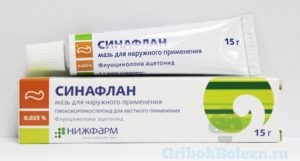
- Кремы и мази на основе глюкокортикостероидов (Синафлан, Адвантан, Дермовейт, Элоком, Пимафукорт, Целестодерм).
– Применяются кратковременно при выраженных воспалениях, особенно актуальны, если наступает солнечная эритема.
– Однако если химическим триггером являются как раз гормональные препараты, то применение подобных лекарств недопустимо. - Назначают антигистаминные средства.
– Причём как в виде таблеток перорально (системно), так и антигистаминные мази.
– Сейчас применяют в основном препараты второго и третьего поколения (Астемизол, Азеластин, Акривастин, Терфенадин, Лоратадин, Фексофенадин, Дезлоратадин, Левоцетиризин).
– Поскольку они практически не имеют побочек, являются более сильными конкурентными блокаторами гистаминовых рецепторов, а Дезлоратадин (Эриус) ещё и тормозит синтез самого гистамина в тучных клетках.
– В 99% всех случаев биохимические процессы солнечного дерматита имеют гистаминовую природу.
– Однако при той же порфирии применение антигистаминных препаратов бессмысленно. - НПВС (Ибупрофен, Анальгин, Ацетилсалициловая кислота) – как общие противовоспалительные и симптоматические средства.
- Назначают витаминные комплексы, базирующиеся на группе В.
Также могут применяться различные увлажняющие, протекторные, питательные крема для эпидермиса и дермы.
Народные методы
Народные способы применяются для лечения заболевания в домашних условиях.
Однако они пригодны в большей степени для профилактики, чем для лечения полноценного обострения.
Несколько рецептов:
- Травяной сбор: равные пропорции ромашки, зверобоя, валерианы и шалфея.
– 200 г сбора залить 4 литрами воды (кипяток) и настоять 40 минут.
– Процеженный настой заливают в заранее приготовленную тёплую ванну, которую следует принимать не менее 20 минут. - Поровну смешивается дягиль, корень валерианы, песчаная осока, трава вероники, мелисса, листья вахты, фиалка трехцветная, корень лопуха, лепестки розы, семена льна.
– Шесть грамм полученной смеси залить 300 мл горячей воды.
– Настаивать 15 минут.
– Процедить.
– Принимать внутрь после еды, по полстакана, 3 раза в день. - В равных долях смешать крапиву двудомную, душицу, фиалку, ромашку, тимьян, хвощ полевой и корень солодки.
– Добавить в соотношении 1:2 корень валерианы и череду.
– Залить 300 мл кипятка, настаивать 20 минут.
– Принимать внутрь по 100 мл за полчаса до еды трижды в день. - Отлично помогают примочки из настоя девясила высокого (15 г сырья заливают 200 мл кипятка).
- Известным народным средством являются марлевые компрессы из тёртого свежего картофеля.
- Пюре из свежих ягод земляники можно смазывать пораженные участки.
Ингредиенты для рецептов народной медицины продаются в любой аптеке и продуктовом супермаркете. Но перед их применением всегда следует проконсультироваться со специалистом.
Осложнения
Наиболее распространенным осложнением считается переход заболевания в хроническую форму солнечного дерматита. Появление стойкой солнечной эритемы и указывает на данный процесс.
Хроника отличается тем, что кожное воспаление сохраняется весьма длительный срок (недели и месяцы) даже при отсутствии ультрафиолетового облучения.
На фоне солнечного могут развиться другие формы дерматита, тот же атопический марш.
Противопоказания

Обычно противопоказаний всего три:
- первое – это весьма ограниченное пребывание в зоне ультрафиолетового облучения;
- второе – устранение химических фотосенсибилизирующих агентов;
- третье – изредка накладываются некоторые ограничения в меню (избегание гипераллергенных продуктов типа цитрусовых, мёда и пр.)
И, конечно, не рекомендуют пользоваться агрессивной бытовой химией. По крайней мере, без средств защиты.
Профилактика
В качестве профилактики рекомендуются мероприятия, укрепляющие иммунитет:
- умеренные физические нагрузки на свежем воздухе;
- сбалансированное питание;
- здоровый сон;
- избегание стрессов;
- проживание в регионе с благоприятной экологической обстановкой.
Летом желательно использовать одежду, прикрывающую от прямых солнечных лучей значительные площади кожи.
Например:
- широкополые панамы;
- легкие рубашки;
- футболки с длинным рукавом и т.д.
На пляже следует обязательно использовать солнцезащитные средства, но без раздражающих компонентов.
Заключение
Заболевание не поддается гарантированному стопроцентному лечению. Однако его можно контролировать.
Автор статьи.
Практикующий врач




